 , Mayra Martínez1
, Mayra Martínez1 
La salud intestinal se ha convertido en un factor importante en el estado de salud de un individuo. El factor alérgico juega un papel fundamental en el crecimiento, desarrollo y ganancia de peso en las primeras etapas de la vida. La prevalencia de alergias alimentarias en niños es del 4 % al 6 %. La malnutrición es la principal causa de enfermedad a nivel mundial. Los niños menores de 5 años son más vulnerables, 150,8 millones de niños sufren retraso del crecimiento y 50,5 millones padecen emaciación. Se presenta el caso clínico: Niño preescolar masculino de 5 años con 2 meses de edad, diagnosticado con: Hipercalciuria, Desnutrición actual con talla baja según combinación de indicadores, Sensibilidad al gluten no celiaca, Síndrome de Intestino hiperpermeable, síndrome de sobrecrecimiento fúngico (SIFO), intolerancia a azúcares, disbiosis grado IV, anemia ferropénica, enteropatías alimentarias por gluten, cítricos, maní, caseína, huevo y soya, y rinitis alérgica moderada persistente contra ácaros y hongos, cursando con sintomatología amplia y variada. Recibió tratamiento con una alimentación centrada en aporte calórico y de nutrientes acorde a mejorar el estado nutricional, la exclusión de alérgenos alimentarios y de azúcares, tratamiento con antibiótico de amplio espectro, ketoconazol 3 ciclos, inmunoglobulina humanizada y probióticos (Lactobacillus acidophillus). Mostró mejoría del estado nutricional, la salud intestinal y la actividad inmunológica, acompañada de mejoría en la sintomatológica asociada. An Venez Nutr 2020; 33(1): 61-66.
Palabras clave: Niños, estado nutricional, disbiosis, alergias y salud intestinal.
Malnutrition is the leading cause of poor health worldwide. Children under the age of 5 are most vulnerable. 150.8 million infants are stunted and 50.5 million are wasted (1). On the other hand, the estimated prevalence of food allergies in children is 4 % to 6 %. However, studies reveal that the allergic factor plays a fundamental role in growth, development and weight gain in the early stages of life. Similarly, in the last decade, intestinal health has become an important factor in the health of an individual, especially at a critical stage of growth and development. Clinical case: 5-year-old male preschool boy with 2 months of age, diagnosed with: hypercalciuria, current malnutrition with short stature combination of indicators (2), Leaky Gut Syndrome, Fungal Overgrowth Syndrome (SIFO), Sugar Intolerance, Grade IV Dysbiosis, Iron Deficiency Anemia, Alimentary Enteropathies due to gluten, citrus, peanuts, casein, egg and soy, and moderate persistent allergic rhinitis against mites and fungi, with wide and varied symptomatology. The treatment is supplemented with a diet focused on a caloric and nutrient intake in accordance with improving the nutritional status, the exclusion of food allergens and sugars. Treatment with a broad-spectrum antibiotic, 3-cycle ketoconazole, humanized immunoglobulin, and probiotics (Lactobacillus acidophillus) was indicated. Conclusions: An improvement was shown in the nutritional status, intestinal health, and immunological activity, accompanied by the improvement of the associated symptoms. An Venez Nutr 2020; 33(1): 61-66.
Key words: Children, nutritional condition, dysbiosis, allergies and gut health.
Correspondencia: Letmarié Sánchez (lemasq212@gmail.com)
La malnutrición es la principal causa de mala salud a nivel mundial. Los niños menores de 5 años son más vulnerables. 150,8 millones de infantes sufren retraso del crecimiento y 50,5 millones padecen emaciación (1). Por otro lado, la prevalencia estimada de las alergias alimentarias en niños es del 4% al 6%. No obstante, resulta difícil determinar su prevalencia exacta porque en los distintos estudios se han utilizado metodologías diferentes y su ocurrencia cambia con la edad (3), sin embargo, las investigaciones revelan que el factor alérgico juega un papel fundamental en el crecimiento, desarrollo y la ganancia de peso en las primeras etapas de la vida. Del mismo modo en la última década, la salud intestinal se ha convertido en un factor importante en el estado de salud de un individuo, especialmente en una etapa crítica del crecimiento y desarrollo como lo es la infancia. El objetivo de presentar esta experiencia fue conocer los efectos de las alergias alimentarias sobre el estado nutricional y la salud intestinal de un niño en etapa preescolar.
El 31 de agosto del año 2018 fue atendido por primera vez en la consulta externa privada en la ciudad de Caracas, Venezuela, un paciente preescolar masculino de 5 años con 2 meses de edad, venezolano y procedente de la ciudad de Caracas, con un peso corporal de 18 Kg y una estatura de 1,08 m. Es remitido por la especialidad de Inmunología y Alergia, luego de ser evaluado el 21 de agosto del mismo año, debido a una sintomatología amplia y variada. Cursa en general con signos de bajo peso y talla y resequedad en la piel, así como síntomas de distensión abdominal, cólicos, mala digestión, trastornos en el ritmo de evacuación, falta de energía, alteraciones del sueño y falta de apetito. Refiere antecedentes personales de esofagitis por reflujo grado II, y reacciones de alergias alimentarias variadas, por lo cual a la edad de 2 años se decide realizar endoscopia digestiva superior y colocar tratamiento según los hallazgos del momento. Dentro de los antecedentes familiares solo se mencionan la Hipertensión arterial. Por la especialidad médica se realizó además una entrevista que permitió recolectar la historia médica del paciente y los síntomas asociados al motivo de consulta anteriormente mencionados, además se evaluaron los aspectos clínicos a través de un examen físico exhaustivo, y de resultados de laboratorio, de lo cual se derivaron los siguientes diagnósticos: Desnutrición actual con talla baja, sensibilidad al gluten no celiaca DR5-DQ3, síndrome de intestino hiperpermeable vs. enfermedad inflamatoria intestinal, síndrome de sobrecrecimiento fúngico (SIFO), intolerancia a azúcares, disbiosis grado IV, anemia ferropénica, enteropatías alimentarias por gluten, cítricos, maní, caseína, huevo y soya, y rinitis alérgica moderada persistente contra ácaros y hongos.
Desde el punto de vista de la consulta nutricional, se obtuvieron datos acerca de los hábitos de alimentación del paciente utilizando el método del recordatorio de 24 horas. Se encontró una alimentación poco variada, baja en frutas y vegetales y con porciones escasas para la edad.
Para la confirmación de los diagnósticos presuntivos se contó con resultados de los siguientes exámenes de laboratorio: perfil de disfunción inmune completo el cual incluyó: perfil inmune (IgA secretora salival, IgG total, IgA total, IgM, IgG con subclases (1-4), IgE total (técnica de ELISA, método inmunodifusión radial simple, técnica de turbidimetría), calprotectina en heces cuantitativa (técnica de ELISA), Ac. Anti Saccharomyces cerevisiae (IgA e IgG), Ac. Anti Mieloperoxidasa (MPO), Ac. Anti proteinasa 3 (PR3) (técnica de ELISA), intolerancia a azúcares y carbohidratos (azúcares reductores), panel de hipersensibilidad de 20 alimentos en IgG e IgE (metodología blot y metodologías automatizadas), perfil de disbiosis intestinal (uso de cultivos bacteriano y micótico), y perfil celiaco completo más genético.
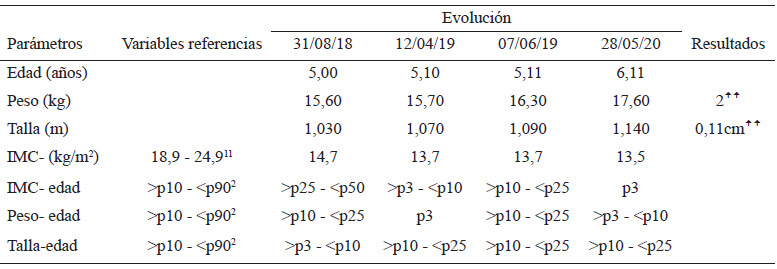
Se recolectaron datos que permitieron evaluar el estado nutricional del paciente sujeto de estudio (4). Dentro de las variables de dimensión y composición corporal se analizaron, el peso corporal en kilogramos (Kg) y estatura en metros (m). Así mismo los indicadores de composición corporal utilizados fueron: Índice de masa corporal (IMC), el cual expresa la relación entre el peso y la estatura al cuadrado (kg/m2), IMC para la edad, peso para la edad y talla para la edad. Se tomó en cuenta el peso y talla de referencia en el percentil 50 como normal.
Inicialmente el paciente refirió niveles de actividad física correspondientes a su edad. En cuanto a los aspectos psicosociobiológicos la madre negó hábito cafeico, refirió 8 horas de sueño con dificultad en la conciliación e interrupciones en él mismo, una ingesta hídrica escasa de 3 vasos al día, una diuresis conservada, un ritmo evacuatorio de 3 veces al día semisólidas.
Para calcular las necesidades energéticas se utilizó el método de kilocalorías (Kcal) de referencia por peso de referencia (Kg) entre el peso actual (Kg) (RCT=Kcal referencia para la edad x peso de referencia para la edad/ peso actual) ajustándolo por el factor de actividad física, en este caso leve el cual es igual a 1. Posteriormente se realizó la determinación de la formula dietética asignando el requerimiento calórico total (RCT), en el cual las proteínas ocuparon el 5% (1,8g/kg de peso actual), las grasas el 30% y los carbohidratos el 65%. Seguidamente se realizó la prescripción de la dieta según las necesidades de energía, nutrientes, salud, condición inmunológica y de alergias, es decir; se prescribió una “Dieta hipercalórica, hiperproteica con control de azúcares, libre gluten, huevo, caseínas, soya y cítricos.
El protocolo de intervención se llevó a cabo mediante cuatro intervenciones médicas y nutricionales, que a continuación se describen:
Inicialmente se prescribe una dieta hipercalórica, con un aporte de 2200 kcal, hiperproteica, con control de azúcares, libre de gluten, caseína, huevo, soya y cítricos.
Para complementar su alimentación se recomendó el uso de un ponche calórico según la siguiente indicación: cereal de arroz con leche vegetal, aceite vegetal de coco u oliva, y endulzante tipo stevia en hojas. Adicional a la dieta se colocó un tratamiento con calcio en jarabe 7cc al día, probióticos (Lactobacillus acidophillus) en una dosis de 20 billones (UFC) al día, fluconazol 3 ciclos de 10 días cada uno e inmunoglobulina humanizada 1 cápsula al día. Está primera intervención se extendió a 32 semanas.
En esta oportunidad se mantuvo la prescripción dietética, ajustando: el requerimiento calórico a 2300 kcal y de nutrientes según la edad. Adicionalmente se incluyeron en el nuevo plan, alimentos y recomendaciones ricas en hierro, en vista de manifestarse valores bajos de hemoglobina asociados con anemia. También se ajustó suplementación con el ponche calórico a dos veces al día, esta vez a base de una fórmula polimérica de harina de arroz, aceite vegetal de coco u oliva, leche vegetal y endulzante tipo stevia en hojas. En cuanto al tratamiento médico se mantuvo el anterior, y se añadió un polivitamínico del complejo B en jarabe en una dosis de 7cc diaria.
Luego de ocho semanas de la segunda intervención desde el punto de vista de la alimentación y previa discusión de caso con el médico tratante se decide la reintroducción de algunas frutas cítricas solo en forma cocida y se mantuvo el tratamiento hasta completar las 12 semanas indicadas. Además, se prescribe L-Carnitina 10cc al día por tres meses, y ácido fólico 15 gotas al día por un mes.
En esta etapa se reajustaron las calorías a 2500 y los nutrientes, por ende. Además, se procedió a la reintroducción de alimentos cítricos en forma cruda, exceptuando los positivos en el panel de alergias como la piña, el limón y la naranja. Desde el punto de vista médico se indicó un probiótico de cuarta generación que aportó (1 trillón de UFC de Lactobacillus acidophillus, Bifidobacterias y Stractococcus thermophillus) 1 sobre al día por 10 días. Al finalizar los 10 días de este último probiótico, se indicó una fibra prebiótica o FOS en una dosis inicial de 2cc al día diluida en agua por 7 días, la cual luego se incrementó a 3cc al día por 1 mes para mejorar la disbiosis intestinal, y además se continuó con el Lactobacillus acidophillus en una dosis ahora de 40 billones diarios, y se añadió también al tratamiento una dosis de zinc de 50 mg al día para mejorar y recuperar la estructura intestinal.
En la primera intervención el niño del estudio tiene un diagnóstico antropométrico según combinación de indicadores P/E y T/E (3) de un peso normal con una talla baja, y una referencia por parte de su madre de que no gana peso. Es una desnutrición crónica compensada, la cual pudo estar asociada además de a las alergias alimentarias (6), al diagnóstico de hipercalciuria en las primeras etapas de crecimiento (7). Posterior a la intervención médica y nutricional indicada en el protocolo de intervención número 2, se encontró un estado nutricional según combinación de indicadores de déficit de peso con talla normal. Esto indica que en un periodo de tiempo de 32 semanas se logró progresar en el crecimiento de la talla, la cual había estado estancada, pero el peso aún permanece bajo. En la tercera intervención con tan solo ocho semanas de diferencia, se encontró un estado nutricional con un peso y una talla normales. Finalmente, en el último control, el paciente presenta un peso bajo con talla normal, debido a que la ganancia de peso con respecto a la talla no ha estado equilibrada, se procedió nuevamente a realizar un ajuste de las calorías y los nutrientes suministrados, además de mejorar las estrategias de educación nutricional.
La disfunción inmunológica en enfermedades alérgicas parece estar relacionada con diferencias en la función y composición del microbioma intestinal (8). En los parámetros inmunológicos evaluados inicialmente se encontraron aumentos en los niveles de la inmunoglobulina A secretora salival IgA (228,22 ug/mL), y de la Calprotectina en heces cuantitativa en 417,993 ug/g de heces. Sin embargo, se encontraron valores normales de IgM (78,1 mg/dL), IgG total (900,5 mg/dL), IgA total (61,2 mg/dL) e IgE (7,30 UI/mL), así como del Ac. Anti-Saccharom. Cerevisiae (ASCA IgA, IgG) 7,41UI/mL, 22,08UI/mL respectivamente, la Ac. Anti-Mieloperoxidasa (MPO) 7,12UI/mL y la Ac. Anti-Proteinasa 3 (PR3) es de 34,21UI/mL, estos últimos son indicadores de inflamación intestinal. También se encontraron valores elevados relacionados con intolerancia a los azúcares de 74,457UI/mL.
Para el segundo control, en vista de la presencia de alergia y sensibilidad al trigo se decidió realizar un perfil genético para descartar enfermedad celiaca el cual detalla lo siguiente: HLA DQ2 (DQA1*05) negativo, HLADQq2 (DQB1*02) negativo, HLA DQ8 (DQA1*03) negativo, HLA DQ8 (DQB1*0302) negativo, HLA DQ1 negativo. HLA DR5-DQ3.5 (DR5-DQA1*05:01-DQB*03:01) positivo. El resultado fue positivo para sensibilidad al gluten no celiaca.
Finalmente, en la tercera intervención se pidió el control de calprotectina en heces cuantitativa, esta mostró una disminución en 30,15% (126,060 ug/g de heces), lo que a su vez se asocia a una disminución en los factores inflamatorios intestinales. Posteriormente en la cuarta intervención nuevamente se midió el valor de calprotectina en heces cuantitativas que ya mostraba nuevamente un descenso del 55,52 % respecto al control anterior.
En cuanto a las alergias alimentarias, en IgG o alergias retardadas resultaron positivos los siguientes alimentos: clara de huevo 215,524 UI/mL (positivo alto), avena 216,226 UI/mL (positivo alto), yema de huevo 2231,313 UI/mL (positivo alto), leche de vaca 141,884 UI/mL (positivo medio), soya y derivados 150,121UI/mL (positivo medio), maní 169,920 UI/mL (positivo medio), limón 78,874 UI/mL (positivo bajo), naranja 104,447 UI/mL (positivo bajo), piña 157,126 UI/mL (positivo medio), Candida albicans 162,230 UI/mL (positivo medio) y levadura de pan 215,110 UI/mL (positivo alto). En lo que respecta a las alergias mediadas por la IgE el trigo mostró un valor de 0,391 UI/mL (clase I), avena 2,880 UI/mL (clase II), cebada 0,394 UI/mL (clase I) y piña 2,190UI/mL (clase II).
Para establecer la salud gastrointestinal se procedió a realizar un perfil de disbiosis y de microbiota intestinal. Inicialmente se reportó para Candida albicans valores de IgM de 117,114 UI/mL (positivo bajo), IgA de 106,260 UI/mL (positivo bajo) e IgE 0,350 UI/mL (no significativo). En el control número tres, se mostró a diferencia del primero en donde no se disponía de dicha determinación de laboratorio, un valor de IgG4 de 6,372 UI/mL (positivo muy bajo). Evidencias sugieren que se han encontrado niveles altos de anticuerpos IgG a la cándida en pacientes que mostraron varios síntomas de sobre crecimiento de esta levadura. Los problemas a causa de la cándida se presentan cuando la forma benigna de la levadura Candida albicans se convierte a su forma de hongo (hifas) produciendo una acumulación de toxinas en el cuerpo y creando agujeros microscópicos en la pared intestinal causando lo que se conoce como el síndrome de “Intestino Permeable” (9).
Sin embargo, es importante mencionar que los anticuerpos de IgG4 usualmente no provocan inflamación, niveles altos indican tolerancias inmunitarias a favor de antígenos alimentarios, es decir, reacciones antinflamatorias que van a contribuir a recuperar la homeostasis intestinal. Por otro lado, se hace evidente la mejoría general en la respuesta inmunológica hacia la Cándida debido a los resultados obtenidos, los cuales muestran valores de IgM (1,100 UI/mL) ya negativos, y de IgA (74,140 UI/mL) con una disminución en un 69,77 %, manteniéndose la IgE sin cambios. La última intervención se encontró , una IgG4 sin cambios significativos, disminución en la IgA en un 68,78 % (51,000 UI/mL, positivo muy bajo), y una IgM e IgE para Candida sp. que también se mantuvo sin cambios. Este resultado muestra una respuesta positiva ante el tratamiento indicado al niño del estudio.
En cuanto a los grados de disbiosis, inicialmente se ubicó en una categoría grado IV, reflejando una disminución a grado II en un periodo de 10 meses aproximadamente, y a grado I para la última evaluación.
Actualmente ya se sabe que el microbiota intestinal es decisivo para determinar estados de salud o enfermedad. Está constituida por un complejo ecosistema de microorganismos que establecen con el organismo una estrecha relación de mutuo beneficio término conocido como simbiosis. Los cambios generados en la microbiota del paciente sujeto de estudio antes y después de la intervención médico nutricional serán descritos a continuación: en cuanto a la microbiota benéfica en la primera intervención, se encontraban ausentes las cepas de Bifidobacterium sp y Lactobacillus sp, las cuales están presentes en la tercera evaluación con valores de crecimiento a 3+ discretamente disminuida respectivamente y en la última intervención no se evidenciaron cambios significativos. La cepa de Escherichia coli progresó de un crecimiento a 1+ disminuida a 3+ discretamente disminuida y en el último control se mostró en 4+completa. En el caso de la Enterococcus faecalis su crecimiento progresó de un crecimiento a 1+ disminuido a uno a 3+ discretamente disminuida, y un crecimiento a 4+ completo para el último control.
Este grupo de bacterias son conocidas como protectoras e inmunomoduladoras. La microbiota protectora permite el correcto funcionamiento de toda la microbiota intestinal porque protegen e impiden la colonización y el crecimiento en el intestino de gérmenes patógenos. La microbiota inmunomoduladora, regula y modula el correcto funcionamiento de todos los componentes de la inmunidad celular y humoral a nivel local, y la microbiota muconutritiva por otro lado aunque no se mide en este estudio, desempeña un papel fundamental en el mantenimiento de la integridad de la capa de mucus que tapiza la mucosa intestinal, así como de la propia capa mucosa, la cual fue tratada con FOS para garantizar su multiplicación en el intestino.
También se analizò la microbiota transitoria, en dónde el Proteus sp, Klebsiella sp y Enterobacter sp inicialmente estaban ausentes, manteniéndose de esta forma en los otros controles. En cuanto al Streptococcus Viridans estaba presente en la muestra inicial con un valor de a 3+ aumentado y posteriormente al tratamiento suministrado permanece ausente. En cuanto a la presencia de Candida sp al inicio del estudio esta se encontraba presente con un valor de a 1 + aumentada y después estuvo ausente. Afortunadamente en ninguna de las determinaciones se evidenció presencia de microbiota enteropatógena, excepto la presencia en el cuarto control de Blastocystis sp en cantidad moderada (forma globosa 4–7xcpo). Estos resultados han permitido evaluar el efecto positivo de la intervención médico nutricional en la mejoría de la salud intestinal del paciente sujeto de estudio.
Los alérgenos son los antígenos desencadenantes de la alergia. Aunque en teoría cualquier proteína presente en el alimento puede sensibilizar el sistema inmune, la mayor parte de los alérgenos que reaccionan con inmunoglobulinas IgE e IgG son proteínas o glicoproteínas relativamente resistentes a la digestión y al cocinado. Los alérgenos alimentarios se engloban en un número limitado de familias proteicas, cada una de ellas con propiedades moleculares diferentes, lo que conlleva a la existencia de diversas rutas de sensibilización en función de la familia de alérgenos de la que se trate (10).
La mucosa intestinal constituye una barrera defensiva primaria frente a los alérgenos, así como frente a los microorganismos, gracias a los mecanismos defensivos que posee, sin embargo, el daño generado debido a la presencia del alérgeno está relacionado con la aparición de disbiosis intestinal y por ende del síndrome de intestino permeable, lo que conlleva progresivamente a una disminución en la absorción de nutrientes, con sus consecutivas deficiencias nutricionales y retraso del crecimiento, sobre todo en niños pequeños.
Por otro lado, las alteraciones en los niveles o en la diversidad bacteriana del tracto gastrointestinal (TGI) o también conocida como disbiosis, pueden alterar la tolerancia inmunológica de la mucosa, lo que conduce a enfermedades alérgicas, además niveles bajos de IgA en la barrera de la superficie intestinal parecen estar relacionados. La microbiota intestinal puede estimular las células dendríticas (CD) en las placas de Peyer (tipo de tejido digestivo asociado a la mucosa linfoide) para activar las células B, lo que lleva a la producción de anticuerpos IgA específicos. Esta estimulación puede ocurrir a través de la producción de metabolitos por miembros del microbioma. Por lo tanto, se puede considerar que la red de tolerancia inmune en la luz intestinal incluye la microbiota intestinal, sus productos metabólicos, factores dietéticos, células epiteliales, CD, anticuerpos IgA y células T reguladoras (8).
Cala, en 2003 (10), utilizó un protocolo de tratamiento que incluía del mismo modo que en esta investigación el uso de la dieta de eliminación de alérgenos y anticándida, así como el uso de probióticos, vitamina D, ácido fólico, zinc y glutamina. Los resultados favorables, incluyen no solo la mejoría en los síntomas del paciente, sino también en descubrir una alimentación más saludable.
El protocolo de intervención médico y nutricional hasta la última valoración mostró una mejoría en el estado nutricional, permitiendo alcanzar la talla para la edad del paciente, pero la ganancia de peso aún se encuentra en proceso de recuperación. Por otro lado, la salud intestinal mostró una disminución en el grado de disbiosis intestinal, con una mejoría en la microbiota intestinal, del mismo modo se alcanzaron resultados positivos en la actividad inmunológica, acompañada finalmente con mejoría de la sintomatológica general.
Recibido: 04/12/2020
Aceptado: 09/01/2021